1.葡萄膜前段炎症
(1)类肉瘤病虹膜睫状体炎:类肉瘤病的眼部病变中以虹膜睫状体炎(以下简称虹睫炎)最常见,占类肉瘤病眼病的65.2%,急性虹睫炎始发于青年人,多为单眼,一次发作后,可复发,发作时有睫状充血,灰白色细小角膜后沉着物,Tyndall现象阳性,虹膜纹理不清,瞳孔缩小,眼痛,睫状区触痛,畏光,流泪等虹睫炎的炎症刺激症状和体征,全身常伴有皮肤结节性红斑及肺门淋巴结肿大,慢性虹睫炎与急性者不同:始发于中年后,多为双眼,同时或先后发病,病程迁延持续,睫状充血,眼痛等炎症刺激症状与体征并不显著,KP呈密集的羊脂状,虹膜Koeppo结节和Busacca结节相当多见,虹膜易于后粘连,因此也易于发生并发性白内障,继发性青光眼,全身检查可发现肺纤维化病灶,冻疮样狼疮(lupus pernio),骨质囊肿等病变。
(2)类肉瘤病小梁炎:4.9%~8.5%的类肉瘤病患者中,可见虹膜角膜角下方Schwalbe线及小梁网处出现肉芽肿性结节,Candler称之为类肉瘤病小梁炎,结节为微红略带黄色的半透明粟粒状隆起,多少不等,有时互相融合,结节附近偶可见到新生血管和丝状虹膜末卷前粘连,虹膜角膜角大多为开角,但当丝状前粘连严重时可以关闭,眼压一般保持正常,也可增高,无论眼压是否增高,眼前段均无充血,也无眼痛主诉。
(3)睫状体类肉瘤病结节:肉芽肿性结节因是否突破色素上皮层而有不同所见,突破者结节较大,否则为小结节,间接检眼镜或三面镜难见到睫状体,可用超声生物显微镜检查。
(4)类肉瘤病中间葡萄膜炎:无论在体征,症状方面都与常见的特发性中间葡萄膜炎基本一致,相异处在于本病的小雪球样渗出团,位于玻璃体基底部,接近视网膜,大小约1/5PD,往往呈串珠样排列,而不像特发性中间葡萄膜炎位于睫状体平坦部的雪堤(snow bank)状渗出。
2.葡萄膜后段炎症 类肉瘤病导致的葡萄膜后节炎症,比前节少见,前后节炎病发病率之比约为4∶1,后节炎症时前节常无或仅有轻度炎症。
(1)类肉瘤病脉络膜视网膜炎:眼底镜下可见境界比较清晰的圆形或类圆形黄白色小结节,面积1/3~1/2PD,有如油蜡小滴,称为蜡泪滴(candle wax driping),蜡泪滴位于视网膜静脉附近,多少不一,数月内可自行吸收,亦可历数年而不变,此种病灶可能为血管壁上皮样细胞肉芽肿结节,FFA片上表现有血管壁缺损,蜡泪滴消失后,遗留黄白色萎缩斑,很少色素增生,玻璃体内可以见到散在的,自小点状至1PD大小不等的球形灰白色渗出物,常连接成串珠状,大多位于眼底下方的视网膜前面,检眼镜检查时可见其投影,为本病特征之一,部分病例虹膜角膜角小梁网处存在小结节,是本病的又一特征,因此虹膜角膜角镜检查有益于本病的诊断。
(2)类肉瘤病视网膜静脉周围炎:在类肉瘤病引起的眼底病变中,以视网膜静脉周围炎最多见,静脉旁伴有白鞘和出血,周边部小静脉闭塞成白线,上述静脉附近的蜡泪滴及玻璃体内串珠样小球渗出,在部分病例中亦有发现,炎症损害较大静脉分支时,偶有玻璃体积血。
类肉瘤病极少累及视网膜动脉,当动,静脉管壁均见节段状白鞘时,称类肉瘤病视网膜血管炎。
(3)类肉瘤病脉络膜肉芽肿:有2种类型:一为散在的多发性脉络膜小结节,位置较深,呈暗黄色,ICG造影早期为低荧光斑,晚期呈强荧光;另一种结节较大,最大可达8PD,呈黄白色或灰黄隆起,其上视网膜可以发生脱离,亦可穿破视网膜而突入玻璃体内,临床易于误诊为脉络膜恶性肿瘤。
脉络膜肉芽肿不伴有葡萄膜前部炎症,FFA检查:开始为荧光遮蔽,继而渗漏(肉芽肿表面有新生血管),晚期着染,肉芽肿消退后遗留大片脉络膜视网膜萎缩斑,色素增生。
(4)类肉瘤病的视神经损害:大多为继发于类肉瘤病脉络膜视网膜炎的视盘水肿或视神经炎;亦有因颅内,眶类肉瘤病,使颅内或眶内压增高而导致双眼或单眼的视盘水肿,如长期不能缓解,终可发展为继发性视神经萎缩,部分病例视神经直接受到类肉瘤病侵袭,形成视神经肉芽肿,由于视神经纤维遭受挤压,不仅损害视功能,还可累及瞳孔传人经路出现瞳孔反射障碍,视神经前段的肉芽肿,检眼镜下视盘隆起,略呈粉红色,严重者突入玻璃体腔,有时因肉芽肿的压迫,还能引起视网膜静脉阻塞,类肉瘤病球后视神经炎也可能为视神经后段的小肉芽肿所引起,视神经管内段,颅内段的肉芽肿,除视力急剧下降外,CT或MRI片上可见视神经管扩大等改变,位于视交叉处者,有相应的视野改变,并伴有下丘脑,垂体,内分泌方面的症状和体征。
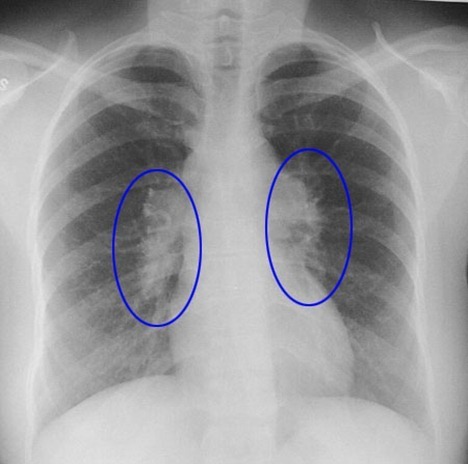
尽管上述葡萄膜前,后节的类肉瘤病炎症有着某些特征性改变,但仅凭裂隙灯显微镜及检眼镜所见,很难与其他原因引起的葡萄膜炎,脉络膜视网膜炎,视网膜血管炎,视神经病变鉴别,因此一定要结合全身检查,当葡萄膜炎伴有皮肤结节性红斑,斑状丘疹,胸片或CT,发现双侧肺门淋巴结肿大时,必须高度怀疑葡萄膜炎可能是类肉瘤病所致,如再有结核菌素试验阴性,Kveim试验阳性,诊断可以成立。